Verhalten und Gesundheit
Sich gesund ernähren, regelmäßig Sport treiben, 8 Stunden schlafen, das Gläschen Wein am Abend oder die Zigarette am Wochenende - unser Verhalten kann positive und negative Auswirkungen auf unsere Gesundheit und unser Wohlbefinden haben. Durch unser Verhalten beeinflussen wir, ob wir gesund bleiben oder Krankheiten entwickeln. Doch wie genau hängt beides zusammen? Haben wir wirklich die volle Kontrolle oder wird unsere Gesundheit auch durch andere Faktoren, wie zum Beispiel unsere Umwelt, bestimmt?
Chronische Erkrankungen sind weit verbreitet
Seit Ende des 20. Jahrhunderts haben wir einen massiven Wechsel der Krankheits- und Todesursachen erlebt. Chronisch degenerative Erkrankungen, wie zum Beispiel Herz- oder Lungenerkrankungen, stellen heutzutage die häufigsten Todesursachen dar (1).
Sie sind auch unter dem Begriff nicht übertragbare Erkrankungen (im Englischen “non-communicable diseases”, kurz NCDs) bekannt, da sie anders als bei durch Bakterien und Viren verursachte Erkrankungen, nicht durch die Luft, von Mensch zu Mensch oder über das Trinkwasser übertragen werden.
Die am weitesten verbreiteten chronischen Erkrankungen sind kardiovaskuläre Erkrankungen, also Erkrankungen des Herz-Kreislauf-Systems (z.B. koronare Herzkrankheit, Herzinfarkt), Lungenerkrankungen (z.B. chronisch obstruktive Lungenerkrankung), verschiedene Krebsarten und Stoffwechselerkrankungen wie z. B. Diabetes mellitus.
Nach Schätzungen der Weltgesundheitsorganisation (WHO) gingen 2016 etwa 41 Millionen Todesfälle (71% aller Todesfälle dieses Jahres!) auf chronische Erkrankungen zurück (2). Darüber hinaus sind sie für einen Großteil aller Beschwerden im Alter, z.B. durch mit ihnen zusammenhängende Schmerzen oder Einschränkungen der alltäglichen Lebensführung, verantwortlich (3).
Chronische Erkrankungen entstehen im Zusammenspiel von Genetik, Biologie, der Umwelt und des Verhaltens einer Person. Sie sind zu Teilen verhinderbar, weshalb die WHO einen globalen Handlungsplan zur Prävention und Kontrolle chronischer Erkrankungen aufgestellt hat.
Das Ziel ist es, vorzeitige Tode durch NCDs bis 2025 um 25% zu reduzieren. Um dieses Ziel zu erreichen, sollen relevante Risikofaktoren eingedämmt werden (4). Doch was versteht man eigentlich unter einem Risikofaktor und welche Faktoren sind relevant für die Entstehung von NCDs?
Risiko- und Schutzfaktoren
Risikofaktoren sind Umstände, welche die Auftretenswahrscheinlichkeit bestimmter Störungen und Krankheiten erhöhen. Manche dieser Risikofaktoren können eine direkte Ursache der Erkrankung darstellen, was allerdings nicht immer der Fall sein muss.
Schutzfaktoren hingegen vermindern die Auftretenswahrscheinlichkeit von Krankheiten. Sie sind allerdings nicht das Gegenteil von Risikofaktoren, sondern können den Einfluss dieser abschwächen - sie weisen einen gewissen Puffereffekt auf.
Langfristiger Stress ist z.B. ein Risikofaktor für Herzkerkrankungen, Sport hingegen erweist sich als protektiv für das gesamte Herz-Kreislauf-System und kann zusätzlich den negativen Einfluss von Stress abschwächen (5).
Verhalten und Gesundheit: Risikofaktoren für NCDs
Mit der sogenannten “Global Burden of Diseases, Injuries, and Risk Factors Study” wird unter anderem das Ziel verfolgt, den Einfluss verschiedener Risikofaktoren auf vorzeitige Sterblichkeit sowie das Ausmaß der Verminderung beschwerdefreier Lebensjahre zu messen und in Zahlen zu fassen (6).
Im Rahmen der Studie wird geschätzt, welche Risikofaktoren den stärksten Einfluss auf die Sterblichkeit und die Anzahl beschwerdefreier Lebensjahre haben. Die untersuchten Risikofaktoren lassen sich grob in die Kategorien Verhalten (z.B. Ernährung und Rauchen), Metabolismus beziehungsweise Stoffwechsel (z.B. hohe Blutfette und Bluthochdruck) und Umwelt (z.B. Luftverschmutzung und unsicheres Trinkwasser) einordnen.
Im Jahr 2015 ließ sich etwa 45.8% der Krankheitslast durch metabolische Faktoren und Verhaltensfaktoren erklären. Ganz vorne mit dabei sind Übergewicht, ein hoher Blutzuckerspiegel, ein hoher Cholesterinspiegel, Rauchen und hoher Alkoholkonsum. Aber auch verschiedene Ernährungsfaktoren, wie zum Beispiel ein hoher Salzkonsum oder ein geringer Obstkonsum spielen eine wichtige Rolle. (6)
 Die Top 15 Risikofaktoren für vorzeitige Sterblichkeit im Jahr 2015. Die unterschiedlichen Farben repräsentieren die jeweilige Kategorie, in die der Risikofaktor einzuordnen ist. Adaptiert von GBD 2015 Risk Factors Collaborators (2016).
Die Top 15 Risikofaktoren für vorzeitige Sterblichkeit im Jahr 2015. Die unterschiedlichen Farben repräsentieren die jeweilige Kategorie, in die der Risikofaktor einzuordnen ist. Adaptiert von GBD 2015 Risk Factors Collaborators (2016).
Ein Teil dieser Risikofaktoren ist auch Ziel des globalen Handlungsplans der WHO zur Reduktion der Sterblichkeit durch NCDs. Dieser schlägt bis 2025 die folgenden acht weltweiten Ziele vor (4):
- mindestens 10% Reduktion der Verbreitung von schädlichem Alkoholkonsum
- mindestens 10% Reduktion von körperlicher Inaktivität
- mindestens 30% Reduktion des mittleren Salzkonsums
- mindestens 30% Reduktion der Verbreitung von Rauchen bei über 15-Jährigen
- mindestens 25% Red uktion der Verbreitung von zu hohen Blutdruckwerten
- Stopp des Anstiegs der Übergewicht- und Adipositas-Raten
- Um Herzinfarkte und Schlaganfälle zu vermeiden sollen mindestens 50% der Menschen, die Medikamente und Beratung benötigen, diese auch erhalten
- Flächenweit eine 80%ige Verfügbarkeit von essentiellen medizinischen Dienstleistungen und Technologien, u.a. auch Medikamente für die Behandlung der häufigsten chronischen Erkrankungen
Ein Großteil der hier angesprochenen Risikofaktoren gilt als veränderbar. Beispielsweise können wir unseren Alkoholkonsum, unsere Ernährung und unser Rauchverhalten unmittelbar beeinflussen - zum Positiven wie auch Negativen.
Aber auch Blutfette, Übergewicht und Blutzuckerspiegel lassen sich zumindest indirekt beeinflussen. Beispielsweise kann das Befolgen einer gesunden Ernährung zu einer Reduktion von Bluthochdruck und hohen Blutfetten beitragen (7).
Gesundheitsverhalten kommt selten allein
Typischerweise finden wir sowohl im Verhalten als auch auf körperlicher Ebene eine Häufung von Risikofaktoren. Wer raucht und viel Alkohol trinkt, ernährt sich meistens auch nicht so gut.
In einer Studie des Centers for Disease Control in den USA untersuchten die Autoren die Häufigkeit der Verbreitung gesundheitsförderlicher Lebensstilfaktoren in der amerikanischen Bevölkerung. Die Autoren zählten hierzu (23):
- Aktueller Status eines Nichtrauchers
- die Erfüllung der Empfehlungen für körperliche Aktivität der WHO (pro Woche mindestens 150 Minuten körperliche Aktivität moderater Intensität oder 75 Minuten körperliche Aktivität hoher Intensität)
- Normalgewicht (Body-Mass-Index zwischen 18.5 und 24.9)
- moderater Alkoholkonsum (bis max. 2 alkoholische Getränke am Tag für Männer bzw. bis max. 1 alkoholisches Getränk am Tag für Frauen)
- Täglich mindestens 7 Stunden Schlaf pro Nacht
Gemäß der Analyse schafften es nur knapp 30% der Bevölkerung, in mindestens vier der fünf gesundheitsförderlichen Lebensstilfaktoren die benötigten Kriterien zu erfüllen (23).
In einer weiteren Untersuchung erfüllten nur etwa 10% die Kriterien in mindestens vier von fünf gesundheitsförderlichen Lebensstilfaktoren - bei einer etwas veränderten Festlegung der Faktoren und Kriterien (24). Die relevanten eingeschlossenen Lebensstilfaktoren unterschieden sich hier leicht von der ersten Studie - konkret wurde anstelle von ausreichend Schlaf eine gesunde Ernährung als förderlicher Faktor gezählt. Bei den restlichen Faktoren handelte es sich um dieselben, mit kleineren Abweichungen in deren Definition für die Erfüllung der Kriterien, zum Beispiel anstelle von “aktuell Nichtraucher” galt das Kriterium “Noch nie geraucht”.
In prospektiven Kohortenstudien - einer Form von Langzeitstudie, in der dieselben Personen über einen langen Zeitraum begleitet und mehrfach befragt werden - ist ein gesundheitsförderlicher Lebensstil mit einer um 7-15 Jahre höheren Lebenserwartung verbunden, verglichen mit einem ungesunden Lebensstil (24, 25).
Auch auf metabolischer Ebene gibt es eine besonders charakteristische Häufung von Risikofaktoren, das sogenannte metabolische Syndrom.
Das metabolische Syndrom und chronische Entzündungen
Anders als bei Viruserkrankungen lässt sich bei chronischen Erkrankungen häufig nicht die eine Ursache für eine Erkrankung finden. Wie wir bereits im vorangegangen Abschnitt thematisiert haben, existieren demgegenüber typischerweise eine Vielzahl von Risikofaktoren, die die Auftretenswahrscheinlichkeit einer chronischen Erkrankung erhöhen können.
Was viele Krankheiten in ihrer Krankheitsentstehung auf metabolischer Ebene gemeinsam haben ist eine Stoffwechselstörung, das sogenannte metabolische Syndrom. Hierbei handelt es sich um einen Zusammenschluss einzelner Symptome, die häufig gleichzeitig auftreten. Es gilt als Risikofaktor für einige der häufigsten chronischen Erkrankungen.
Das metabolische Syndrom ist charakterisiert durch (8):
- einen gestörten Zuckerstoffwechsel (gekennzeichnet durch erhöhte Blutzucker- und Insulin-Werte)
- einen gestörten Fettstoffwechsel (erhöhte Triglycerid-Werte, vermindertes HDL-Cholesterin)
- Bluthochdruck
- Fettleibigkeit in der Bauchgegend
Es weist darüber hinaus häufig weitere gleichzeitig auftretende Erkrankungen und Begleiterscheinungen auf, allen voran sogenannte systemische unterschwellige Entzündungen, welche sich durch erhöhte Entzündungswerte im Blut widerspiegeln (8, 9).
Entzündungen sind per se nichts Schlechtes, sie können in deinem Körper sowohl positive als auch negative Effekte bewirken. Beispielsweise sorgt eine lokal beschränkte Entzündungsreaktion bei akuten Verletzungen dafür, dass die Heilung schneller voran schreitet.
Finden im Körper allerdings ununterbrochen und in großen Teilen des Körpers - losgelöst von akuten Verletzungen - kleine Entzündungsreaktionen statt, so trägt dies langfristig zur Entwicklung von Krankheiten bei.
Das metabolische Syndrom und seine assoziierten Begleiterscheinungen, insbesondere die eben erwähnten chronischen Entzündungen, sind bei der Krankheitsentwicklung der häufigsten chronischer Erkrankungen beteiligt, vor allem:
- Gefäßerkrankungen und kardiovaskuläre Erkrankungen (z.B. Artheriosklerose, Herzinfarkt und Schlaganfall) (10, 11)
- Diabetes mellitus (12)
- Verschiedene Krebsarten (13, 14)
- Depressive Störungen (15, 16, 17)
Das Verständnis von Risikofaktoren und deren Ursachen beziehungsweise auslösenden Faktoren ist essentiell, um Stoffwechselstörungen zu reduzieren und schlussendlich Erkrankungen verhindern oder besser kontrollieren zu können. Dabei spielt nicht nur unser Verhalten eine Rolle, sondern vielmehr unsere gesamte heutige Lebensart, was auch die Gestaltung unserer Umwelt beinhaltet.
Anthropogene - menschengemachte Risikofaktoren
Viele der oben genannten Risikofaktoren haben wir Menschen selbst ins Spiel gebracht. Durch Industrialisierung und Digitalisierung haben wir einen massiven Wandel unserer Umwelten erfahren. Die moderne Technik nimmt uns nach und nach immer mehr Tätigkeiten ab, Jobs mit harter körperlicher Arbeit machen einen immer kleiner werdenden Anteil aus. Einige dieser Veränderungen haben einen unmittelbaren Einfluss auf unsere Gesundheit. Andere wiederum führen zwangsläufig auch zu Änderungen in unserem Verhalten.
Immer mehr Lebensstil- und Umweltfaktoren werden mit der Entstehung von Stoffwechselstörungen in Verbindung gebracht. Die Forscher Egger und Dixon sprechen hierbei von sogenannten Anthropogenen - durch den Menschen gemachte Auslöser einer unterschwelligen, aber chronischen Immun- und Entzündungsreaktion auf eine aktuell nicht lebensbedrohliche Situation.
Ein Beispiel hierfür ist langanhaltender Stress auf der Arbeit, der den Körper in Alarmbereitschaft und einen Angriffsmodus versetzt. Kurzfristig sind die unterschiedlichen körperlichen Anpassungen in dieser Stresssituation hilfreich, um akute Gefahrensituationen zu bewältigen. Halten diese allerdings über längere Zeit an, führt dies zu Stoffwechselstörungen und unterschwelligen Entzündungen.
Nimm dir einen Moment, um dir klarzumachen, was das bedeutet: Dein Immunsystem reagiert auf diese Auslöser in etwa so, als würde ein Virus gerade deinen Körper angreifen. Wenn du dich kurz an deine letzte Grippe zurück erinnerst, kannst du dir vermutlich gut vorstellen, dass das keine angenehme Situation ist. Chronische unterschwellige Entzündungen machen sich zwar nicht ganz so stark bemerkbar, wie akute Infektionen. Langfristig führen sie aber dazu, dass unser Körper aus der Bahn geworfen wird. Die eigentliche Schutzreaktion schädigt dann den eigenen Körper. Und das obwohl dein Körper eigentlich gar keiner Bedrohung ausgesetzt ist.
“The Big Picture”: Umwelt, Verhalten und metabolische Dysfunktion
Zu den Auslösern zählen menschengemachte Umwelten (z.B. Städte und deren Infrastruktur), deren Nebenprodukte (z.B. Lärm und Luftverschmutzung, passiver Transport und künstliches Licht) und Lebensstile (z.B. körperliche Inaktivität, zu wenig Schlaf), die durch diese Umwelten gefördert werden.
Wir erinnern uns kurz: Die untersuchten Risikofaktoren in der Risikofaktoren-Studie lassen sich grob in die drei Kategorien Umwelt, Verhalten und Metabolismus einordnen. Einige der Risikofaktoren aus den Kategorien Umwelt und Verhalten lassen sich eindeutig als Anthropogene identifizieren.
Metabolische Risikofaktoren stellen allerdings häufig eher das Resultat einer Exposition gegenüber diesen Anthropogenen dar. Die drei Kategorien von Risikofaktoren, lassen sich (zumindest teilweise) auf unterschiedlichen Ebenen im Sinne einer Hierarchie von Determinanten der Gesundheit einordnen.
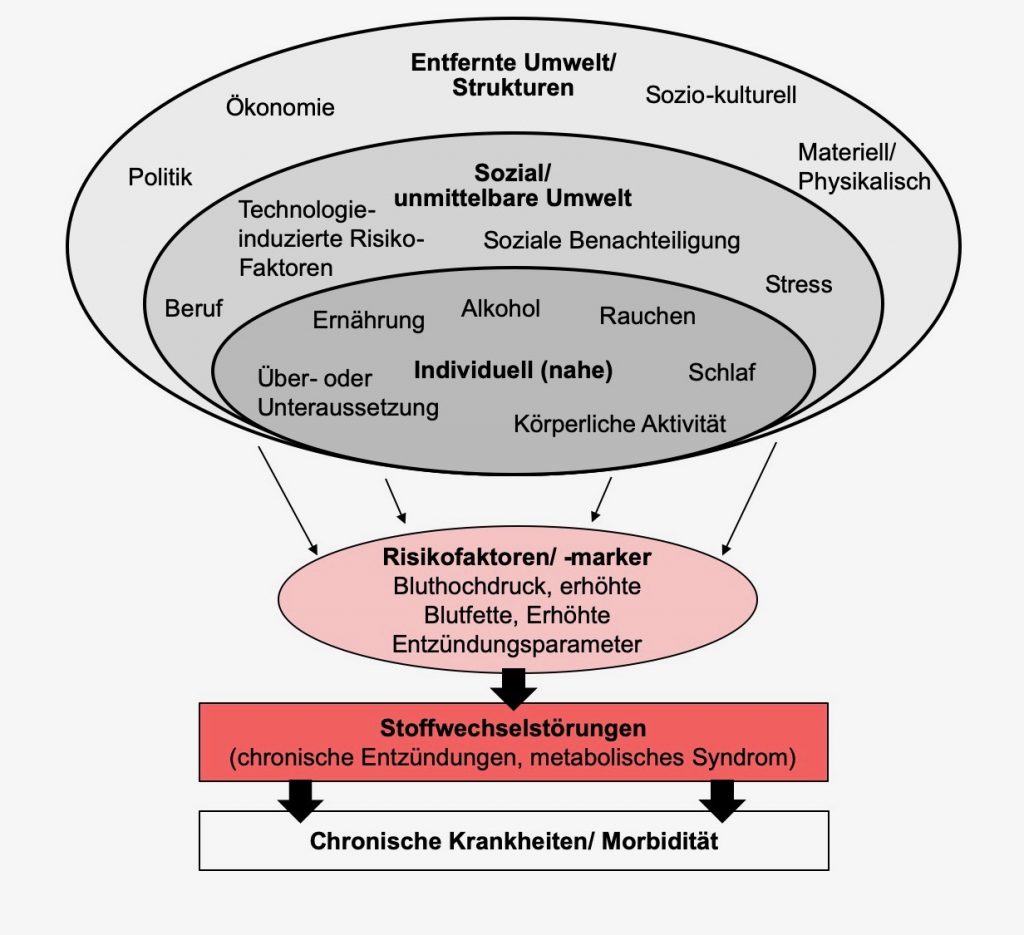
Hierarchie von Determinanten der Gesundheit. Die einzelnen Faktoren können auf verschiedene Ebenen eingeordnet werden und sich über Ebenen hinweg beeinflussen und beeinflussen allesamt Risikofaktoren für chronische Krankheiten und Sterblichkeit. Adaptiert nach Egger & Dixon (2014).
Ein erhöhter Blutdruck und erhöhte Blutfette können beispielsweise durch eine gesunde Ernährung gesenkt werden. Unser Verhalten beeinflusst hierbei kausal metabolische Risikofaktoren, d.h. dass eine gesunde Ernährung eine Reduktion des Blutdrucks verursacht und nicht umgekehrt.
Unser Verhalten stellt demnach eine der Ursachen für die metabolischen Risikofaktoren dar, die Risikofaktoren wiederum die Ursache für bestimmte Krankheiten. Doch beim Verhalten hört es nicht auf. Wir haben zwar, wie bereits in unserem ersten Artikel beschrieben, eine aktive Rolle bei der Beeinflussung unserer Risikofaktoren und Gesundheit, aber die alleinige Ursache und “Macht” in unserem Verhalten zu sehen wäre zu kurz gedacht.
Zum einen wird unser Verhalten wiederum durch viele verschiedene Faktoren beeinflusst und unterliegt nicht unserer 100%igen Kontrolle. Zum anderen spielen neben unserem Verhalten auch andere Faktoren, wie beispielsweise unsere Genetik oder unsere Umwelt, eine ursächliche Rolle für Risikofaktoren. Die Faktoren der einzelnen Ebenen können somit sowohl einen direkten Einfluss auf unsere Gesundheit nehmen, als auch einen indirekten Einfluss, indem sie sich gegenseitig beeinflussen.
Andauernder Stress kann durch die Überaktivität des sympathischen Nervensystems beispielsweise zu einem erhöhten Blutdruck führen. Darüber hinaus kann Stress auch dazu führen, dass wir weniger Sport treiben, und so den Blutdruck zusätzlich indirekt erhöhen. Andere Faktoren wiederum, wie zum Beispiel Luftverschmutzung, können primär einen direkten Einfluss auf metabolische Risikofaktoren ausüben.
Hierzu noch ein weiteres Beispiel: Eine gesunde Ernährung hat das Potential, Risikofaktoren für kardiovaskuläre Erkrankungen zu reduzieren. Ob wir uns gesund ernähren, wird aber nicht einzig und allein durch unsere Willenskraft bestimmt. Wir wissen, dass unser Essverhalten auch durch diverse andere Faktoren beeinflusst wird, u.a. durch:
- soziale Faktoren, wie das Essverhalten anderer Personen (18, 19)
- biologische Faktoren, welche Hunger und Sättigung beeinflussen (20)
- unsere gebaute Umwelt, u.a. die Verfügbarkeit von gesunden Lebensmitteln, Supermärkten und Fast-Food-Restaurants (21, 22)
... und viele weitere!
Dies soll verdeutlichen, dass wir nicht immer 100% Kontrolle über unser Verhalten haben. Dennoch können wir versuchen, das Beste aus unserer aktuellen Situation und unseren Möglichkeiten machen. Darüber hinaus lässt sich unsere eigene persönliche Umwelt in den eigenen vier Wänden natürlich auch beeinflussen und so verändern, dass diese gesundheitsförderlicher wird. Auch die Bewusstmachung der unterschiedlichen Einflussfaktoren und unseres Handlungsspielraums kann uns helfen, gesundheitsförderliche Entscheidungen zu treffen.
Mit unserem Blog wollen wir genau dies tun - Zusammenhänge verdeutlichen und Handlungsspielräume aufzeigen. Wir möchten dich dazu ermutigen und befähigen, mehr Selbstbestimmung über deine Gesundheit zu erlangen.
Referenzen
Vollständige Referenzliste anzeigen- Heron, M. (2018). Deaths: Leading causes for 2016. National Vital Statistics Reports; vol 67 no 6. Hyattsville, MD: National Center for Health Statistics. Retrieved from: https://www.cdc.gov/nchs/data/nvsr/nvsr67/nvsr67_06.pdf
- World Health Organization. (2018). World Health Statistics 2018. Retrieved from: http://apps.who.int/iris/bitstream/handle/10665/272596/9789241565585-eng.pdf
- Kassebaum, N. J., Arora, M., Barber, R. M., Bhutta, Z. A., Brown, J., Carter, A., ... & Cornaby, L. (2016). Global, regional, and national disability-adjusted life-years (DALYs) for 315 diseases and injuries and healthy life expectancy (HALE), 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015. The Lancet, 388, 1603-1658.
- World Health Organization. (2013). Global action plan for the prevention and control of noncommunicable diseases 2013-2020. Retrieved from: http://apps.who.int/iris/bitstream/handle/10665/94384/?sequence=1
- Huang, C. J., Webb, H. E., Zourdos, M. C., & Acevedo, E. O. (2013). Cardiovascular reactivity, stress, and physical activity. Frontiers in Physiology, 4, 314.
- Forouzanfar, M. H., Afshin, A., Alexander, L. T., Anderson, H. R., Bhutta, Z. A., Biryukov, S., ... & Cohen, A. J. (2016). Global, regional, and national comparative risk assessment of 79 behavioural, environmental and occupational, and metabolic risks or clusters of risks, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015. The Lancet, 388, 1659-1724.
- Sala-Vila, A., Estruch, R., & Ros, E. (2015). New insights into the role of nutrition in CVD prevention. Current Cardiology Reports, 17, 26.
- Cornier, M. A., Dabelea, D., Hernandez, T. L., Lindstrom, R. C., Steig, A. J., Stob, N. R., ... & Eckel, R. H. (2008). The metabolic syndrome. Endocrine Reviews, 29(7), 777-822.
- Eckel, R. H., Grundy, S. M., & Zimmet, P. Z. (2005). The metabolic syndrome. The Lancet, 365, 1415-1428.
- Galassi, A., Reynolds, K., & He, J. (2006). Metabolic syndrome and risk of cardiovascular disease: a meta-analysis. The American Journal of Medicine, 119(10), 812-819.
- Isomaa, B. O., Almgren, P., Tuomi, T., Forsén, B., Lahti, K., Nissén, M., ... & Groop, L. (2001). Cardiovascular morbidity and mortality associated with the metabolic syndrome. Diabetes care, 24(4), 683-689.
- Shin, J. A., Lee, J. H., Lim, S. Y., Ha, H. S., Kwon, H. S., Park, Y. M., ... & Son, H. Y. (2013). Metabolic syndrome as a predictor of type 2 diabetes, and its clinical interpretations and usefulness. Journal of Diabetes Investigation, 4(4), 334-343.
- Aggarwal, B. B., Shishodia, S., Sandur, S. K., Pandey, M. K., & Sethi, G. (2006). Inflammation and cancer: how hot is the link?. Biochemical Pharmacology, 72(11), 1605-1621.
- Crusz, S. M., & Balkwill, F. R. (2015). Inflammation and cancer: advances and new agents. Nature reviews Clinical oncology, 12(10), 584.
- Dantzer, R., O'Connor, J. C., Freund, G. G., Johnson, R. W., & Kelley, K. W. (2008). From inflammation to sickness and depression: when the immune system subjugates the brain. Nature Reviews Neuroscience, 9(1), 46.
- Berk, M., Williams, L. J., Jacka, F. N., O’Neil, A., Pasco, J. A., Moylan, S., ... & Maes, M. (2013). So depression is an inflammatory disease, but where does the inflammation come from?. BMC Medicine, 11(1), 200.
- Miller, A. H., & Raison, C. L. (2016). The role of inflammation in depression: from evolutionary imperative to modern treatment target. Nature Reviews Immunology, 16(1), 22.
- Robinson, E., Fleming, A., & Higgs, S. (2014). Prompting healthier eating: Testing the use of health and social norm based messages. Health Psychology, 33(9), 1057.
- Schüz, B., Papadakis, T., & Ferguson, S. G. (2018). Situation-specific social norms as mediators of social influence on snacking. Health Psychology, 37(2), 153.
- Guyenet, S. J., & Schwartz, M. W. (2012). Regulation of food intake, energy balance, and body fat mass: implications for the pathogenesis and treatment of obesity. The Journal of Clinical Endocrinology & Metabolism, 97(3), 745-755.
- Mason, K. E., Pearce, N., & Cummins, S. (2018). Associations between fast food and physical activity environments and adiposity in mid-life: cross-sectional, observational evidence from UK Biobank. The Lancet Public Health, 3(1), e24-e33.
- Mackenbach, J. D., Lakerveld, J., Van Lenthe, F. J., Teixeira, P. J., Compernolle, S., De Bourdeaudhuij, I., ... & Rutter, H. (2016). Interactions of individual perceived barriers and neighbourhood destinations with obesity‐related behaviours in Europe. Obesity reviews, 17, 68-80.
- Liu, Y., Croft, J. B., Wheaton, A. G., Kanny, D., Cunningham, T. J., Lu, H., ... & Giles, W. H. (2016). Clustering of Five Health-Related Behaviors for Chronic Disease Prevention Among Adults, United States, 2013. Preventing Chronic disease, 13, E70.
- Li, Y., Pan, A., Wang, D. D., Liu, X., Dhana, K., Franco, O. H., ... & Hu, F. B. (2018). Impact of healthy lifestyle factors on life expectancies in the US population. Circulation, 138, 345–355
- O’Doherty, M. G., Cairns, K., O’Neill, V., Lamrock, F., Jørgensen, T., Brenner, H., ... & Boffetta, P. (2016). Effect of major lifestyle risk factors, independent and jointly, on life expectancy with and without cardiovascular disease: results from the Consortium on Health and Ageing Network of Cohorts in Europe and the United States (CHANCES). European Journal of Epidemiology, 31(5), 455-468.

